Marcele (64) objevili cukrovku. Hrozila jí mrtvice, pomohla až nová léčba
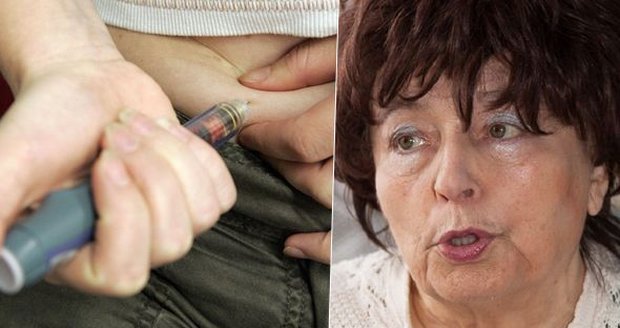
Marcela šla před pěti lety na vyšetření před operací očí a lékaři zjistili, že trpí diabetem 2. typu. Musela okamžitě změnit životní styl, ale i když stačily ze začátku pouze léky, nemoc se začala zhoršovat. Seniorka si píchala inzulin 2x denně, ale začala i přibírat. Hrozila jí hyperglykemie a tím pádem i ztráta zraku, selhání ledvin nebo i mozková mrtvice. Lékaři se tedy rozhodli nasadit jí novou léčbu, kdy je inzulin smíchán s tzv. inkretinovou léčbou.
Marcele bylo 59, když zjistila, že trpí cukrovkou. V první fázi stačily k léčbě prášky a dieta, potom ale došlo ke zhoršení. Podle lékařů se jedná o běžný průběh nemoci a pacient musí být připraven na to, že bude nutné postupně měnit léčbu a zvyšovat dávky.
„Musela jsem si píchat inzulin 2x denně a pravidelně měřit několikrát denně glykémii, což znamenalo další píchaní, i když „jen“ do prstu,“ vzpomíná paní Marcela.
Seniorka se snažila dodržovat dietu, přesto začala přibírat a hodnoty cukru v krvi byly stále vyšší. Nakonec se její lékař rozhodl celou léčbu změnit a vyzkoušet novou léčbu.
Když jedna injekce nestačí
„V praxi se často setkáváme se situací, kdy pacient nemá uspokojivé hodnoty krevního cukru a je nutné uvažovat o změně léčby. Diabetologové jsou na tuto situaci zvyklí, protože diabetes má většinou tendenci postupně se zhoršovat,“ vysvětluje zástupce vedoucího Diabetologického centra Všeobecné fakultní nemocnice v Praze Martin Prázný. „Intenzifikovaná léčba inzulinem, která představuje tři a více aplikací inzulinu za den, je spojená s vyšším rizikem hypoglykemie a vyšší zátěží pro pacienta. Aby pacient hypoglykemii předcházel, musí se častěji měřit a kontrolovat svůj krevní cukr. Zároveň má více příležitostí udělat ve své léčbě chybu. Existuje také velká šance, že pacient bude zejména při vyšších dávkách inzulinu přibírat na váze,“ pokračuje Prázný.
Nová naděje pro pacienty?
Ani při plné spolupráci nemocného s rozvinutějším diabetem bohužel není jednoduché dostat glykemii (koncentraci glukózy v krvi) pod kontrolu. Proto je velkou nadějí nová moderní léčba, která je určena právě pro pacienty v této fázi nemoci. Léčba kombinuje inzulin s moderními GLP-1 agonisty. To jsou látky, které napodobují hormon GLP-1, přirozeně produkovaný ve střevu.
„Kombinaci inzulinu s agonistou GLP-1 v jedné injekci si pacient aplikuje nadále jedenkrát denně, jak je zvyklý. Velkou výhodou této léčby je, že zasahuje hned na několika místech – dodává potřebný inzulin, ale díky přidanému agonistovi GLP-1 omezuje chuť k jídlu, vede k poklesu hmotnosti i krevního tlaku. Navíc tato kombinace účinně snižuje krevní cukr často při použití menší dávky inzulinu, než jakou by bylo nutné použít při navýšení počtu injekcí nebo celkové denní dávky inzulinu. S tím souvisí i nízké riziko hypoglykémie – tato léčba je tedy bezpečnější,“ vyjmenovává přínosy nové léčby Prázný. Hypoglykemie jsou pro nemocné velmi nepříjemným, mnohdy život ohrožujícím zážitkem, trvalé hyperglykemie zase mohou vést až ke ztrátě zraku, selhání ledvin, mozkové mrtvici nebo infarktu myokardu.
Konec strachu během dne
Paní Marcela přiznává, že po nové léčbě se jí ulevilo nejen psychicky, ale i fyzicky. Zhubla 8 kilogramů a jak říká, při oslavách si dá i něco sladkého, hodnoty cukru jí totiž vydrží bez výkyvů.
„Díky tomu si nemusím tak často měřit glykémii a nemám prsty celé rozpíchané. Práce na zahradě bude na jaře hned veselejší, nemusím se bát ani vycházek s vnoučaty, protože i hypoglykemie se zlepšily,“ uzavírá paní Marcela.
Dodržování léčebného režimu je problém
Další výhodou nové léčby je možnost užívání kdykoli během dne, nezávisle na jídle. „Jednoduché léčebné režimy zlepšují adherenci pacienta k léčbě – tedy laicky řečeno to, že se drží rad svého lékaře a užívá léky správně. Pacient pak například svévolně nevynechává aplikaci inzulinu. Zlepšuje se pak kompenzace nemoci, a to zase snižuje nebezpečí komplikací,“ popisuje Milan Flekač., z 3. interní kliniky 1. Lékařské fakulty UK a VFN Praha.
Podle loňského říjnového průzkumu provedeného na podnět Diabetické asociace ČR (DAČR) a ve spolupráci s Českou diabetologickou společností (ČDS) se totiž sami diabetici většinou přiznávají, že dodržování léčebného režimu je pro ně náročné. Doporučením lékaře se řídí 33,9 procenta diabetiků jen nedostatečně a 5,4 procenta vůbec. Jakékoliv zjednodušení léčby tedy pacienti vítají.
Nemoc milionu Čechů
Diabetes, lidově zvaný „cukrovka“, patří v České republice k nejrozšířenějším nemocem. Trpí jím víc než milion z nás, necelých 930 tisíc lidí se pak podle dat Národního zdravotnického informačního systému (NZIS) s nemocí léčí. Předpokládá se, že při absenci správné léčby nebo bez změny životního stylu počty onemocněných v následujících letech výrazně porostou.
Farmakoekonomové spočítali, že na léčbu diabetu dávají zdravotní pojišťovny 10 až 15 procent ze zdravotnických rozpočtů, z toho však 50 až 70 procent hradí léčbu komplikací. Lékaři varují, že neléčený diabetes zkracuje život až o 20 let, tedy přibližně jako kouření.
























??????????? To už tě zase pustili na vycházku ?